

 |
 |
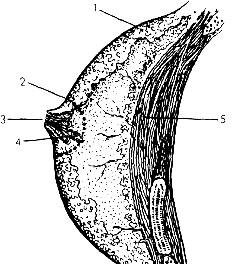
Молочная
железа и физиология лактации
Рис. Молочная
железа:
1 - тело молочной железы; 2 - околососковый кружок; 3
- сосок; 4 - млечные протоки; 5 - большая грудная мышца; 6 - грудина
Размеры и форма молочной железы очень изменчивы, однако можно
определенно считать, что они не имеют отношения к прогнозу эффективности
лактации. Наиболее распространены формы - коническая, сферическая или
полушаровидная, уплощенная или блюдцеобразная. В центре расположен сосок,
окруженный пигментированной ареолой. Степень пигментации ареолы в какой-то
мере свидетельствует об уровне зрелости молочных желез. На ареоле находится
группа рудиментарных молочных железок (железы Монтгомери), выделяющихся в форме
небольших возвышений и имеющих собственные выводные протоки. Под ареолой
расположена круговая мышца, сокращение которой обеспечивает выпрямление и
некоторое выступание соска при его раздражении сосательными движениями ребенка.
Форма сосков также очень различна. К правильным
формам, обеспечивающим хорошее сосание ребенка, относят соски конусовидные,
цилиндрические и грушевидные. Неправильными по форме называют соски
остроконечные, плоские, втянутые и расщепленные. Сравнительно редко встречаются
инфантильные малые соски с розовой гладкой ареолой. В течение беременности и
лактации размеры и форма грудной железы и сосков существенно изменяются. На
верхушке соска открываются отводящие молоко протоки, число которых
соответствует числу долей молочной железы и обычно колеблется от 15 до 20.
Несколько глубже, не доходя до соска, эти протоки образуют небольшие молочные
"цистерны". Расположение долей молочной железы обычно неравномерно -
большая их часть расположена с наружной стороны. Между долями находятся
прослойки соединительной ткани и жира. Соотношения между железистой тканью,
соединительной тканью и жировой могут быть самыми разнообразными. При разных
размерах и одинаковой форме молочных желез они могут состоять либо почти
исключительно из соединительной и жировой, либо из железистой ткани. Ясно, что
во втором случае возможности секреции намного выше. Соотношения между тканевыми
компонентами могут изменяться - при повторной лактации увеличивается железистый
компонент, а с увеличением возраста - растет удельное количество соединительной
ткани. Молочная железа обильно васкуляризирована
кровеносными и лимфатическими сосудами, причем интенсивность кровотока и
кровенаполнения существенно изменяется в процессе кормления ребенка.
Отмечается и очень развитая иннервация. В соске находится основное сплетение,
которое посылает волокна к наружной поверхности соска, молочным протокам и
"цистернам". Имеются самые разнообразные нервные окончания, как
свободные, так и инкапсулированные. Здесь представлены и интраэпителиальные
волокна, и осязательные диски Меркеля. В
соединительной ткани расположены тельца Гольджи -
Мацони, Фатера - Пачини,
генитальные тельца и инкапсулированные диски.
Молочная железа располагает и барорецептивной
функцией. Предполагается, что ее осуществляют колбочки Краузе,
расположенные вокруг крупных молочных протоков. Все это подтверждает особую
роль нервных путей в регуляции функции лактации.
Образование молока является активным секреторным процессом, что подтверждается
различием химического состава крови и образующегося молока. Для поддержания
активной секреции молочная железа нуждается в значительном подвозе энергии, что
обеспечивается обильным кровоснабжением. Секреторные клетки молочной железы
по их синтезирующей функции являются наиболее активными среди желез организма.
В эксперименте на животных установлено, что каждая клетка молочной железы
выделяет в секунду около 4Х106 молекул лактозы и около 4,1х106 молекул жира.
Большая относительная молекулярная масса казеина объясняет уменьшение среднего
числа молекул, образуемых одной клеткой, примерно до 10000 в секунду.
Из белков в молочной железе образуются а- и р-казеин, лактоальбумин и Р-лактоглобулин. Имунные
глобулины и сывороточный альбумин молока, по-видимому, поступают в молоко в преформированном виде из крови. Источником образования
лактозы в молочной железе преимущественно является глюкоза циркулирующей
крови, и лишь меньшая часть лактозы образуется за счет других соединений.
Жиры молока также образуются клетками железы. Особенно четко это показано в
отношении образования низших жирных клеток (до Сю). Жирные же кислоты с более
длинной углеродной цепью, как предполагают, образуются из предшественников
(нейтрального жира), содержащихся в циркулирующей крови.
Полного развития молочные железы достигают только во время беременности и
последующей лактации. Уже в первую половину беременности происходит частичное
вытеснение соединительной ткани железистыми элементами. Уменьшается и
количество прослоек жировой ткани. С окончанием лактации происходит обратная
перестройка, но она носит только неполный характер, и при повторных лактациях
объем железистой ткани возрастает.
Становление лактации является достаточно сложным и растянутым по времени
процессом. В течение беременности активность молочных желез угнетается
прямым влиянием стероидов, выделяемых яичниками и плацентой. Эти стероиды
блокируют чувствительность эпителиальных клеток железы по отношению к
плацентарным и гипофизарным лактогенным гормонам.
Сразу же после родов происходит восстановление чувствительности и начинается
становление лактации. В этом процессе существенное значение имеет целый ряд
обменных и эндокринных перестроек, происходящих при беременности и лактации.
Целесообразно остановиться только на тех факторах регуляции функции лактации,
которые имеют отношение к самой молочной железе и акту сосания. Прежде всего -
это исключительное значение регулярного и достаточно полного опорожнения
молочных ходов и щистерн". Всякое повышение
давления в протоках вследствие застоя секрета непосредственно влияет на
секреторную активность клеток железы, приводя к ее прекращению. Кроме того,
через барорецепторы и центральные механизмы это
повышенное давление приводит к уменьшению выработки гормонов - стимуляторов
лактации. Таким образом, не адекватное по силе сосание ребенка или
недостаточное сцеживание может очень быстро привести к угасанию лактации. Кроме
того, энергичное сосание активного и проголодавшегося ребенка оказывается
источником нервной импульсации с поверхности соска и
ареолы, приводящей к включению очень важных гормональных механизмов
обеспечения секреции. Нервные импульсы достигают гипоталамуса, и отсюда
происходит влияние на передний отдел гипофиза - выброс пролактина, усиливающего
синтез компонентов молока и их выход в молочные ходы. Параллельно, но с
небольшим отставанием во времени стимулируется и выброс окситоцина в задней
доле гипофиза. Достигая клеток железистой ткани, окситоцин вызывает
сокращение мио-эпителиальных элементов и тем самым
энергичное продвижение секрета по протокам и "цистернам", его
активный "выброс" через сосок. На экспериментальных животных
показало, что во время сосания в гипофизе и периферической крови кормящей самки
происходят исключительно значимые перераспределения уровня гормонов.
Неадекватное срабатывание нейрогормональных звеньев регуляции
обязательно приводит к гипогалактии.
Особенно значимо в этом отношении нарушение рефлекса, приводящего к выбросу
окситоцина, так как в этом случае происходит неполное опорожнение системы протоков,
повышается внутрижелезистое давление и прекращается
секреция. Этот же рефлекс является и наиболее ранимым, легко отключающимся.
Это связано чаще всего с влиянием коркового характера. Известно, что
нейроэндокринные механизмы регуляции лактации имеют корковые представительства.
Они находятся в преоптической и орбито-фронтальной
зонах. Последняя является основным интегратором всех
сенсорных раздражений и регулирует эндокринные сдвиги применительно к
информации, поступающей из внешнего мира. Поэтому любое воздействие, приводящее
к состояниям тревоги, психического напряжения или травмы, болевые или прочие
дискомфортные ощущения, равно как и усталость, неминуемо влекут за собой
срыв гормональной стимуляции и последующую гипогалактию
временного или прогрессирующего характера. Недостаточное раздражение
области соска и ареолы вяло сосущим ребенком может быть причиной изменения
количественного содержания белка и жира в женском молоке. Это связано с тем,
что постоянная гормональная стимуляция молокообразования у кормящих женщин,
равно как и начальная стимуляция при сосании ребенка, обеспечивают включение
исключительно механизмов мерокриновой секреции и поступление в молочные ходы
секрета, очень бедного белком и жиром. Это так называемое
"переднее" молоко. Только включение второго нейрогормонального
механизма, возникающее через несколько минут самого активного сосания голодным
ребенком, обеспечивает присоединение голокриновой секреции и поступление в
молочные ходы секрета, имеющего концентрацию белка, доходящую до 25-30 г/л и
жира - до 85 г/л. Это -"заднее" молоко.
Таким образом, в процессе сосания и в явной связи с его активностью происходит
переход от самого бедного -"переднего"
молока до смеси его с "задним" молоком и преобладанием последнего.
Зрелое грудное молоко содержит сотни общеизвестных компонентов и отличается по
составу не только у разных матерей, но даже у одной женщины в разных молочных
железах. Состав молока меняется от кормления к кормлению, и даже в течение
одного кормления, не говоря уже обо всем промежутке лактации. Например, молоко,
которое вырабатывает женщина, родившая недоношенного ребенка, на протяжении
первых 2 недель лактации приближается по своему составу к молозиву.
Женщины, кормящие двойняшек, оказывающих выраженное предпочтение какой-либо
одной груди, иногда замечают, что их молочные железы вырабатывают разное по
составу молоко. Вместе с тем, молоко является чрезвычайно комплексной жидкостью и все изменения его состава подчиняются
определенным закономерностям.
Большую часть грудного молока составляет обыкновенная вода, ее содержится около
87%, эта вода биологически активна.
Углеводы составляют около 7% от общего состава молока. Причем почти все эти
проценты приходятся на долю лактозы, молочного сахара, хотя в нем присутствуют
в небольших количествах также и галактоза, фруктоза и другие олигосахариды, лактоза
грудного молока стимулирует образование кишечных колоний Lactobacillus
bifidus.
Женское молоко содержит не только сам углевод лактозу, но и специальный
фермент для ее переработки — лактазу.
Женское молоко содержит жиры. Они составляют 4%. Механизмы усваивания жиров у
грудного ребенка пока еще незрелы, поэтому грудное молоко, кроме самих жиров
содержит еще и специальный фермент, липазу. У большей части
млекопитающих таких ферментов в молоке нет. Липаза помогает малышу расщеплять
жир.
В грудном молоке ненасыщенных жирных кислот больше, чем насыщенных. Полиненасыщенные
жирные кислоты крайне важны для развития мозга. Особое значение
среди них приобретают линолевая
и арахидоновая. Содержание этих двух жирных кислот в
женском молоке почти в четыре раза выше, чем в
коровьем.
Оказывается, что белков женское молоко содержит гораздо меньше, чем жиров —
около1%. Зрелое женское молоко имеет самое низкое
содержание белка, чем молоко всех других млекопитающих. Более того, его уровень
постепенно понижается, в процессе роста и развития ребенка. Основной белок
человеческого молока — альфа-лактальбумин,
одновременно выступает и как источник питания, и как важный агент при синтезе
лактозы. Часть белков, это уже знакомые нам ферменты, такие как липаза и лактаза, расщепляющие основные ингредиенты грудного молока.
В действительности, только человек и горилла из млекопитающих обеспечивают
своих детенышей и питанием, и субстратом одновременно, т. е. грудное
молоко помогает ребенку само себя переваривать!
Среди других белковых компонентов стоит отметить незаменимые аминокислоты,
такие как цистин, метионин и таурин.
Таурин необходим для соединения солей желчи
(и, следовательно, усвоения жиров), а также служит нейропередатчиком
и нейромодулятором при развитии центральной нервной
системы.
Около 30% всех белков молока составляют белки, которые не служат питательным
целям. Они выполняют совсем другие функции — формируют защитные механизмы.
Прежде всего, к таким белкам относится лактоферрин,
который связывает железо. Существуют специальные белки это секреторный
иммуноглобулин и лизоцим. К белковым молекулам следует отнести и другие
иммуноглобулины — антитела многих распространенных инфекций. Если в
организм матери попадает инфекция, в грудном молоке вскоре появляются
специальные антитела.
Осталось менее 1%, но именно в него входит масса микроэлементов, витаминов и
минеральных солей, а также множество биоактивных веществ. Это те саамы
вещества, которые воздействуют на организм, находясь в минимальных количествах.
Некоторые из них никто и никогда не будет добавлять в молочные смеси из-за
большой опасности передозировать. Например, женское молоко содержит более 15
видов гормонов. Какие-то из них находятся в концентрации большей,
чем в крови у матери, другие — в меньшей. В любом
случае, искусственно синтезированный гормон — это лекарство, поэтому
даже самую маленькую дозу гормона в молочную смесь не положат. Другие
биоактивные вещества пока просто очень трудно синтезировать, например многочисленные
факторы роста. Согласно последним данным именно из-за гормонов и
факторов роста грудное молоко способно до некоторой степени контролировать
обмен веществ ребенка, начиная от тонкостей клеточного деления, до
его поведения. Невозможно получить искусственным путем и живые
клетки материнского молока, часть из которых помогает бороться с
инфекциями, а другая составляет уникальную информацию, передаваемую
непосредственно от этой мамы к этому ребенку. Те же вещества, которые можно
синтезировать, содержатся в грудном молоке в самой удобной для усваивания
форме. Например, женское молоко содержит достаточное количество железа.
Все необходимые ребенку витамины и микроэлементы он может получать из грудного
молока. Минеральные вещества в женском молоке распределены таким образом, что
ребенок получает необходимое количество солей, кальция и фосфатов. Кальций
грудного молока всасывается более эффективно из-за оптимального соотношения
кальция к фосфору (2: 1), чего не наблюдается ни в коровьем молоке, ни в
искусственных смесях.
Получается, что каждый компонент грудного молока в отдельности уникален сам по
себе. Он либо содержится только в этом виде молока, либо его количества
другие, либо сильно отличается его соотношение с другими компонентами.
Некоторые составляющие женского молока представлены в нем в необычном виде, то
есть образуют сложные биоактивные структуры, например, та же вода.
зря вы так накидываетесь на женщин, кормящих своих чад смесями.
Между молоком, которое было у мам раньше такая же разница, как между
родниковой водой сто лет назад и водой из "родника" 2000 года.
Опять же, когда у моей подруги (ярой сторонницы грудного вскармливания) после
рождения ребенка взяли анализ молока на стерильность, врач из детской
поликлиники (нонсенс!!!) скзала дословно:
"Женщина, перестаньте ребенка мучать..."
"Если у матери инфекция,
она должна прекратить кормит грудью."
ВРАЧИ
РЕКОМЕНДУЮТ …
Неправда! За редким-редким исключением ребенок будет защищен именно при
продолжении кормления грудью. Ведь ко времени, когда мать почувствовала жар
(или кашель, рвоту, обнаружила сыпь и т.п. ) она уже
передала ребенку инфекцию, т.к. продолжала кормление уже будучи инфицированной
и еще не зная о своей болезни. Лучшей защитой для ребенка против инфекции
является продолжение кормления грудью. Если он даже заболеет, то в гораздо
более легкой форме, чем при прекращении кормления. Кроме этого, может быть,
именно ребенок передал матери инфекцию, хотя у него самого не было признаков
заболевания, потому что он питался грудным молоком. Грудные инфекции,
включая острые воспаления груди, хотя и болезненны, не являются причиной для
прекращения кормления грудью - более того, инфекция проходит быстрее при
продолжении кормления.
При наличии мастита необходимо убедить мать кормить ребенка не только из
здоровой, но и больной груди. Это безопасно и не может заразить ребенка, тем
более, что скорее всего эти бактерии уже есть в
организме ребенка. Еще в начале ХХ века известные русские педиатры говорили,
что мать может кормить грудью даже при абсцессе, пока в молоке не появится
гной. Если мать все-таки не хочет кормить младенца инфицированной грудью,
необходимо сцеживать молоко, так как в противном случае инфекция может
распространяться, а молоко полностью исчезнуть.
"У меня простудное заболевание, мне врач назначил жаропонижающие
препараты. Что делать с кормлением грудью?".
Когда мать больна, она обычно может продолжать кормить грудью. Для ребенка
гораздо опаснее перейти на искусственное вскармливание, чем сосать грудь больной
матери. Если у матери инфекционное заболевание, то вероятность передачи
инфекции через руки, слюну значительно выше, чем через грудное молоко. В молоке
больной женщины содержатся защитные вещества, предохраняющие ее ребенка от этой
инфекции. Не стоит прекращать кормление грудью и при мастите.
Женщины часто называют маститом физиологическое явление – ПРИХОД МОЛОКА или
СМЕНУ СОСТАВА МОЛОКА.
Приход переходного молока чаще всего случается на 3-4 сутки после родов и может
сопровождаться отеком молочной железы, болезненностью и повышением температуры
тела. (В этом случае повышается так называемая грудная температура: при
измерении температуры в трех точках, например, под мышкой, во рту и в паху,
наивысшая температура будет под мышкой, разница с другими точками может быть
градус и больше.) Приход зрелого молока обычно случается на 10-18 день после
родов и также может сопровождаться отеком молочной железы, болезненностью,
повышением температуры тела. Все это еще не мастит, но при неправильных
действиях может привести к НЕИНФИЦИРОВАННОМУ МАСТИТУ.
В данной ситуации необходимо продолжать кормить ребенка по требованию, причем
понятие «по требованию» включает в себя требования с обеих сторон: и мамы и
ребенка.
"Можно ли продолжать половую жизнь? У меня возобновились менструации, я
вновь забеременела".
Бытует мнение, что половой акт отрицательно влияет на молоко кормящей
женщины. Однако это не так. Половая жизнь никоим образом не влияет на
состав молока, не ухудшает его вкус. Иногда во время менструации меняется
вкус молока, но качество его остается прежним, и ребенок получает все те
питательные вещества, что ему положены.
ОДНАКО …
У некоторых женщин затвердение грудной железы носит качественно иной характер.
Железа становится плотной, болезненной, меняется цвет кожи, женщина чувствует
себя больной. Речь идет о мастите (груднице). Немедленно обратитесь к врачу!
Один из методов лечения мастита ≈ освобождение грудной железы. Сцеживайте
молоко любыми способами, но ребенку больную грудь не давайте! Ведь с молоком
ребенок заглатывает и гной. Конечно, малыш помогает матери избавиться от
мастита, но сам, как правило, расплачивается тяжелым заболеванием.
Какой же выход? Мы знаем несколько семей, в которых по совету врача муж
отсасывал молоко у жены из больной груди. Мастит исчез быстро.
Конечно, такое молоко нужно сплевывать, поскольку даже здоровый человек
рискует тяжело заболеть.
"У меня подтекает молоко, в моем молоке кровь".
Как правило, подтекает молоко при достаточной лактации, когда наступает время
кормления, а также когда кормление задерживается или когда мать с любовью
думает о своем ребенке. Обычно подтекание
прекращается самопроизвольно через несколько недель, когда грудь становится мягче. Можно в такой ситуации
использовать специальные пористые прокладки, которые собирают лишнее молоко и в
то же время дают соскам возможность подсохнуть. Иногда у женщины в молоке
есть немного крови. Это не говорит о наличии трещин, воспалении сосков или
какой-то серьезной болезни. Нужно продолжать кормление грудью, и примесь крови
вскоре исчезнет.
Хотя женское молоко является, пищей для детей первого года жизни, однако уже
с первых месяцев они нуждаются в витаминах, минеральных солях, а иногда и
белках. Недостаток витаминов восполняют соками фруктов, овощей и рыбьим
жиром. Соки из фруктов и овощей готовят перед кормлением. Если в доме нет
овощей и фруктов, то детям 1≈2 месяцев можно давать осветленные
консервированные соки, а с 3 месяцев ≈ соки с мякотью. Целесообразно
давать различные соки в течение дня. Нельзя смешивать капустный, яблочный и
морковный соки. Соки надо приготовлять сразу перед кормлением. Лишь сок из
смородины и облепихи можно заготавливать впрок. Сколько можно дать ребенку
сока? Немного. В первый день ≈ 2≈3 капли, во второй ≈ 5≈6,
в третий ≈ 10≈15 капель. Если все нормально, то смело прибавляйте
по 15≈20 капель, пока количество сока не достигнет 30≈50 мл для
детей первого полугодия и 60≈80 мл ≈ для детей второго полугодия.
Это общая доза. Будет правильно, если вы разделите ее на 2≈3 приема. В
соках, кроме витаминов, содержатся вещества, которые могут влиять на
пищеварение. Поэтому, если у вашего ребенка имеется расположенность к поносам,
давайте ему лучше лимонный сок, если он страдает запорами ≈ морковный или
апельсиновый. Некоторые родители дают слишком много морковного или
апельсинового сока, тогда кожа и слизистые оболочки у ребенка окрашиваются в
желтый цвет. Это вредно.
В возрасте двух месяцев и старше малышу можно давать протертое яблоко и другие
пюре из гомогенизированных фруктов. Здесь тоже должна быть умеренность. Как
приготовить яблочное пюре? Очистите яблоко. Куском колотого сахара натрите одну
чайную ложку пюре и дайте ребенку. Если нет комкового сахара, натрите яблоко на
мелкой терке, но это пюре ребенок будет есть не так
охотно, как натертое куском сахара. Перед тем как приготовить пюре, терку
обязательно нужно вымыть. Следите за поведением ребенка. Если у него вздулся
животик, появился разжиженный стул, кишечные колики, повремените 2≈3 дня
с новой порцией пюре. Если же указанные явления повторились, считайте, что ваш
ребенок не переносит яблоки, и не пытайтесь давать их хотя бы до года. Если
ребенок хорошо усваивает яблочное пюре, в течение 10≈20 дней можно
увеличить объем до 30≈50 г. Необходимости в большом количестве не бывает.
Если нет яблок, можно давать ребенку гомогенизированное пюре из овощей и
фруктов. Промышленность предлагает их в достаточном ассортименте. Тщательно
изучите инструкцию, которая наклеена на баночках с пюре, прежде чем кормить
ребенка. Принцип здесь тот же: постепенное увеличение объема пищи. Ни в коем
случае не нужно спешить, даже если ваш ребенок ест с удовольствием и чувствует
себя прекрасно.
Мастит в период полового созревания или мастит юношеского
возраста.
В период полового созревания как у девочек, так и у
мальчиков наблюдается воспалительное и болезненное припухание молочных
желез. Молочные железы становятся напряженными, плотными, чувствительными к
давлению; иногда бывают боли при движении рукой. В более легких случаях
припухание умеренное, больные ощущают тупую боль, сосок выступает, околососковый кружок резче пигментирован. Через 2—3 недели
явления исчезают, остается пигментация. В других случаях боли усиливаются,
сосок краснеет, воспаляется. Молочная железа увеличивается, прощупываются
плотные тяжи, идущие к соску. В подмышечной впадине припухают лимфатические
узлы. Через несколько недель
уплотнение размягчается. Воспаление молочной железы в этом периоде иногда
приводит к образованию абсцессов. Болезненное припухание молочных желез
наблюдается у девочек во время регул.
Хронический мастит.
Хронический неспецифический мастит наблюдается у женщин всех возрастов,
особенно в климактерическом периоде. При этой форме мастита в обеих молочных
железах одновременно развиваются множественные узлы и тяжи или ограниченные
припухлости и затвердения. Главным симптомом является прощупываемость
этих узлов и тяжей. Кожа и сосок не изменены. Редко
наблюдаются легкие сращения молочной железы с кожей и мышцами. Бывают небольшие
тянущие боли; во время менструаций боли могут усиливаться. Характерным для
хронического мастита является изменчивость формы и консистенции: молочная
железа становится то тверже, то мягче на ощупь, размер ее то увеличивается, то
уменьшается. Эти признаки являются ценными для дифференциальной диагностики от
рака. При втяжениях соска и спаянии опухоли с кожей и
одновременном увеличении подмышечных желез мастит трудно отличить от рака. Для
уточнения диагноза может потребоваться биопсия.
Доказано присутствие ВИЧ в слюне, слезах, поте, женском молоке и
спинномозговой жидкости .....
СТАФИЛОКОКК
Маленькое, невзрачное и неподвижное зернышко, - а именно так выглядит
стафилококк под микроскопом, - оказывается грозным противником: каждая частица,
каждый элемент его структуры, каждый биохимический процесс - источник
опасности.
Окружающая стафилококк микрокапсула отражает атаки фагоцитов (клеток
пожирателей микробов), способствует проникновению бактерий в ткани организма.
Клеточная стенка вызывает воспалительные и аллергические реакции, нейтрализует
иммуноглобулины, обездвиживает фагоциты. Многочисленные ферменты разрушают
структуры клеток, обезвреживают антибиотики. А еще образуются т.н. гемолизины -
вещества, повреждающие эритроциты, лейкоциты и многие другие клетки.
Гемолизинов целых четыре разновидности, одна противнее другой. И без того
немалый арсенал стафилококка, дополняют токсины - сильнейшие яды, каждый со
своим действием, а всего их не меньше десятка.
Подробное перечисление стафилококковых "вредностей" может показаться
читателю очередной и весьма злонамеренной медицинской страшилкой. Но обойтись
без этих описаний невозможно, ибо подлинная сущность стафилококковых
инфекций как раз и состоит в огромном количестве повреждающих факторов -
удивительном и не имеющем в микробном мире аналогов.
С одной стороны, становится понятным разнообразие стафилококковых болезней. Это
вам не какая-нибудь дифтерийная палочка с одним единственным токсином и одной
единственной болезнью. От вооруженного до зубов стафилококка ожидать можно чего
угодно - и гнойника на коже, и менингита, и воспаления легких, и сепсиса, и
кишечной инфекции…
Сапрофитный стафилококк - самый "мирный" и очень редко
поражает детей.
Большой любитель женского пола - чаще всего и именно у женщин вызывает
воспаления мочевого пузыря (реже почек), поскольку основное место его обитания
- кожа в области гениталий и слизистая оболочка мочеиспускательного канала. …
И, наконец, самый известный, печально, к сожалению, известный стафилококк -
золотистый. На его фоне все остальные представители стафилококкового племени
кажутся мирными домашними зверушками. Практически все, связанные со
стафилококком медицинские проблемы, подразумевают присутствие именно
золотистого стафилококка.
Только золотистый стафилококк обладает полным арсеналом повреждающих
факторов. Только он способен упорно и изобретательно отбиваться от
антибиотиков и антисептиков. Никаких поблажек, никаких скидок на пол и
возраст - и новорожденные, и взрослые, и старики: все уязвимы, чувствительны,
подвержены…
Нет такого органа в организме человека, куда бы не смог
проникнуть золотистый стафилококк и где бы он не смог вызвать воспалительный
процесс. Возникновение не менее 100 опаснейших человеческих болезней прямо
связано с золотистым стафилококком и только с ним.
Под микроскопом колонии золотистого стафилококка имеют оранжевый или желтый
цвет - отсюда и название. Микроб удивительно устойчив во внешней среде. Такой
устойчивостью обладают многие другие бактерии, но при воздействии
неблагоприятных факторов они образуют споры - микробы погибают, споры остаются.
После того, как внешние условия улучшаться - споры превращаются в бактерии, а
те уже атакуют организм человека. Стафилококк спор не образует. И, тем не
менее, устойчив. И всегда готов.
Золотистый стафилококк не теряет активность при высушивании. 12 часов живет под
воздействием прямых солнечных лучей. В течение 10 минут выдерживает температуру
в 150 С! Не погибает в чистом этиловом спирте. Не
боится перекиси водорода, мало того - вырабатывает особый фермент каталазу,
которая разрушает перекись водорода, а сам микроб усваивает образующийся при
этом кислород.
Уникальная особенность именно стафилококка - способность выживать в
растворах натрия хлорида - т.е. поваренной соли. 3 чайных ложки соли на
стакан воды - выдержит легко. Почему это так важно? Да потому, что только
стафилококк может выжить в потовой железе - соленый человеческий пот ему ни по чем! А еще микроб вырабатывает фермент липазу, которая
разрушает жиры вообще и сальную пробку в устье волосяного мешочка в частности.
Очевидное и печальное следствие: практически 100% кожных гнойников (чирей,
ячменей, фурункулов, карбункулов и т.д.) - это золотистый стафилококк и только
золотистый стафилококк. Уже само знание этого факта легко убедит читателя в
том, что нет на земном шаре человека, никогда не имевшего стафилококковой
болезни - жизнь прожить и ни разу не обнаружить на себе какого-нибудь прыща -
практически невозможно.
Но есть у стафилококка и своя ахиллесова пята - совершенно странная, толком
непонятная, но очень высокая чувствительность к анилиновым красителям - прежде
всего к раствору бриллиантового зеленого - той самой обычной зеленке, что есть
в каждом доме.
Упомянутые кожные проблемы - пример типичных для золотистого стафилококка
местных инфекций. Воистину это цветочки, в сравнении с ягодками - инфекциями
общими, или системными. Микроб вырабатывает особый фермент - коагулазу (этот фермент в принципе есть только у
золотистого стафилококка). Когда с поверхности кожи стафилококк попадает в
сосудистое русло, то, под действием коагулазы,
начинается свертывание крови и бактерии оказываются внутри микротромбов
- надежно спрятанные от защитных факторов иммунитета.
С одной стороны так может возникнуть стафилококковый сепсис (т.е. заражение
крови, вызванное стафилококком), с другой стороны стафилококк может попасть в
любой орган и, соответственно, в любом органе вызвать гнойный воспалительный
процесс.
Чаще всего возникают стафилококковая пневмония, поражение клапанов сердца, гнойники
могут обнаруживаться где угодно - и в печени, и в головном мозге, и в почках.
Одна из самых частых проблем - остеомиелит (воспаление костной ткани).
Парадоксально, но при открытых переломах костей, остеомиелит далеко не всегда
стафилококковый, а вот когда он возникает "ни с того, ни с сего" -
виновником "торжества" почти всегда оказывается золотистый
стафилококк.
С поверхности кожи стафилококк может проникать в грудную железу
(именно он главная причина гнойных маститов), а со слизистых оболочек
верхних дыхательных путей - в полость уха, придаточные пазухи носа, опускаться
вниз в легкие (еще один вариант развития стафилококковой пневмонии).
И это еще не все!! Стафилококки вырабатывают сильнейшие яды (токсины),
которые сами по себе способны вызывать очень тяжелые заболевания.
Один из таких токсинов (эксфолиатин) поражает
новорожденных.
Яд действует на кожу, вызывая образование пузырей, как при ожогах. Эта болезнь
даже получила название "синдром ошпаренных младенцев". Со
стафилококковыми токсинами связан и синдром токсического шока, описанный в 1980
г на заре применения женщинами сорбирующих тампонов в период менструаций.
В молоке здоровой кормящей женщины обнаруживается стафилококк и это
служит поводом для прекращения кормления!
Самая распространенная токсическая стафилококковая болезнь - пищевое отравление.
Почти 50% всех золотистых стафилококков выделяют энтеротоксин
- яд, вызывающий сильнейший понос, рвоту, боли в животе.
На поверхности кожи, на слизистых оболочках носоглотки и влагалища, в
кишечнике, наконец, стафилококки могут жить годами, мирно сосуществуя с
человеком и не причиняя ему никакого вреда.
Знакомство со стафилококком начинается сразу же после рождения -
инфицируются практически все новорожденные, но большинство в течение
нескольких дней или недель от микроба избавляются. В носоглотке стафилококк
постоянно живет у 20% людей, у 60% - эпизодически и лишь каждый пятый обладает
настолько сильной защитой, что носительство микроба оказывается невозможным.
Стафилококк стафилококку рознь.
Самые опасные и устойчивые ко многим
лекарствам обитают в больницах. Жизнь там нелегкая (и для бактерий в том
числе), но стафилококки, выжившие в условиях постоянного применения
дезинфицирующих средств и массового использования антибиотиков - серьезнейший
фактор риска, основа т.н. госпитальной инфекции.
Печально, но перенесенная стафилококковая инфекция не оставляет после себя
длительного иммунитета. Уж слишком велико количество возможных факторов
патогенности. К токсинам одного стафилококка в крови появились антитела, но
итог встречи с другим микробом не предсказуем, ибо он может обладать другими
токсинами, организму еще не знакомыми.
Человечество обречено жить по соседству со стафилококком. Соседство это не
самое приятное, но терпимое. Все что мы можем в этой ситуации - избегать
конфликтов. Поддерживать в порядке, укреплять и вовремя латать забор (т.е.
систему иммунитета), и строго соблюдать пакт о ненападении - не бросать в
соседа камни (антибиотики), до тех пор, пока он нас не трогает.
Мастит (грудница)
Мастит — воспаление молочной железы, обычно возникает при трещинах
на соске, как правило, у кормящих матерей. Внезапно появляются распирающие боли
в молочной железе (рис.). Она набухает, в одном месте становится плотной,
тугой, резко болезненной; кожа краснеет, лоснится; повышается температура,
иногда возникает сильный озноб. При таком состоянии следует немедленно
обратиться к врачу.
Своевременное лечение обычно приводит к выздоровлению через
несколько дней. Если не принять срочных мер, то на месте уплотнения возникает
размягчение, которое свидетельствует о том, что образовался гнойник. В этом
случае необходима срочная операция — промедление может привести к опасным
осложнениям.
Мастит вызывают гноеродные микробы. Не только трещины соска, но и любые
повреждения кожи молочной железы (ссадины, царапины и др.) могут послужить для
микробов местом проникновения. Проникая через повреждения кожи в лимфатические
сосуды, а затем в соединительную ткань молочной железы, микробы вызывают ее
воспаление.
Если грудь не подготовлена к кормлению ребенка, сосок плоский или втянутый, а
кожа слишком нежная, как правило, на соске возникают трещины.
Микробы стафилококков, обычно вызывающих гнойный мастит, могут попасть в
ткань молочной железы также по кровеносным сосудам из очагов хронического
воспаления, имеющихся в организме женщины, поэтому в самом начале
беременности важно провести курс лечения этих заболеваний.
|
|